Lexikon der Biologie: Allergie
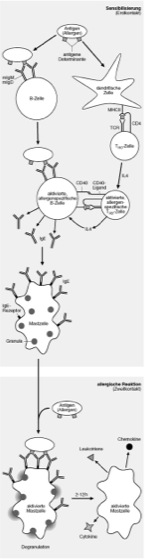
Allergie w [von *allerg -], Überempfindlichkeit, allergische Reaktion, von dem österreichischen Kinderarzt C. von Pirquet 1906 geprägter Begriff, um einen Zustand abnormer Reaktivität gegen ein Fremdantigen zu bezeichnen; i. e. S. gebräuchlich für die von IgE-Antikörpern (Immunglobuline) vermittelte Überempfindlichkeit vom Soforttyp (Überempfindlichkeitsreaktionen, Atopie). Funktionell entspricht der Ablauf einer allergischen Reaktion einer Entzündungsreaktion (Entzündung), die das Immunsystem im Normalfall gegen eingedrungene Erreger einleitet. Bei einer Allergie ist das auslösende Agens jedoch ein unschädliches Antigen bzw. Allergen. Allergene sind in der Regel selbst Proteine oder in der Lage, körpereigene Proteine zu modifizieren. Sie kommen häufig als suspendierte Staubpartikel vor und sind bereits in sehr geringen Mengen wirksam. Der Erstkontakt mit dem Allergen führt normalerweise zu keiner Symptomatik, löst jedoch die Sensibilisierung des betroffenen Individuums aus ( vgl. Abb. ). Durch zelluläre Interaktionen zwischen B-Lymphocyten und T-Lymphocyten (Lymphocyten) unter dem Einfluß von Interleukin-4 (Interleukine) kommt es zur Bildung von großen Mengen gegen das Allergen gerichteter IgE-Antikörper. Diese werden überall im Körper von spezifischen Rezeptoren auf der Oberfläche von Mastzellen und basophilen Granulocyten gebunden. Zahlreiche Granula im Innern der Mastzellen enthalten aggressive Vermittlersubstanzen (Mediatoren), die bei der nachfolgenden pathophysiologischen Reaktion auf das Allergen eine wichtige Rolle spielen. Solche Mediatorsubstanzen sind Histamin, Heparin, Bradykinin und Serotonin (vasoaktive Amine). Auf die Phase der Sensibilisierung, während der bei einem potentiellen Allergiker besonders viele solcher Mastzellen angelegt werden, folgt die eigentliche allergische Reaktion. ( vgl. Abb. ). Sie beginnt damit, daß neu eindringende Allergene durch die entsprechenden IgE/Rezeptorkomplexe auf der Zelloberfläche der Mastzellen gebunden werden. Dadurch werden die IgE/Rezeptorkomplexe vernetzt und die Mastzellen aktiviert. Innerhalb von Sekunden kommt es zur Degranulation der Mastzellen: sie schütten die in den Granula gespeicherten Mediatorstoffe via Exocytose aus und setzen damit die allergische Reaktion in Gang. Die Mediatoren bewirken eine lokale Erweiterung der kapillaren Blutgefäße. Abhängig vom Eintrittsweg des Allergens treten weitere in der Tab. aufgeführte Symptome auf. Die allergische Reaktion wird durch die Bildung von Leukotrienen und die Rekrutierung akzessorischer Zellen an die Kontaktstelle mit dem Allergen aufrechterhalten. Eine gelegentliche Allergenexposition führt zu einer selbstlimitierenden Reaktion, die innerhalb weniger Tage abklingt. Bei wiederholter oder kontinuierlicher Exposition kann es jedoch zu chronischen Entzündungen (z. B. Asthma) und einer bleibenden Schädigung des betroffenen Organs kommen. Etwa 40% der westlichen Bevölkerung leidet unter Allergien, ca. ein Drittel aller chronischen Erkrankungen bei Kindern unter 17 Jahren ist auf sie zurückzuführen; die Tendenz ist steigend. – Die Ursachen für das Auftreten von Allergien bei bestimmten Personen sind vielschichtig. Neben Umweltfaktoren (Luftverschmutzung, Ernährung) sind auch die Krankenvorgeschichte (Prägung der T-Zellen durch überstandene Infektionen) und genetische Veranlagung in der Diskussion. Auf genetischer Ebene konnten Korrelationen von Allergien mit Veränderungen bei der zellulären Reaktion auf IL-4 und Chemokine gefunden werden. Ebenso scheinen bestimmte MHC-Haplotypen (Haupt-Histokompatibilitäts-Komplex) mit Allergien assoziiert zu sein.
Eine gezielte Vorbeugung und Behandlung des Allergikers setzt die genaue Kenntnis des Allergens voraus (Hauttest, Epikutantest, Intrakutantest). Die nächstliegende Möglichkeit zur Beseitigung der Beschwerden wäre die Vermeidung des Allergenkontakts, was bei Allergie gegen z. B. Hundehaare möglich, für den Pollenallergiker (Heuschnupfen, Pollen) jedoch problematisch ist. In Deutschland reagieren nach Schätzungen etwa 8 Millionen Menschen allergisch auf die feinen Blütenstäube. Eine wissenschaftlich abgesicherte Pollenflugvorhersage erleichtert die Prophylaxe und Therapie von Pollenallergien erheblich. Die häufigste Behandlungsweise ist die Desensibilisierung. Hierbei versucht man durch steigende Dosierung des Allergens die Produktion von IgG-Antikörpern (Gammaglobuline) anzuregen, die das Allergen bereits binden, bevor es das IgE auf den sensibilisierten Mastzellen erreichen kann. Eine weitere Möglichkeit liegt in der medikamentösen Behandlung (Antiallergika). Die neueste nicht sedierende Generation von Antihistaminika blockiert spezifisch die Histaminrezeptoren auf Muskel- und Endothelzellen und verhindert so die Symptome der Sofortreaktion. Corticosteroide werden bei der Behandlung der späten inflammatorischen Reaktion erfolgreich verabreicht. β-adrenerge Wirkstoffe (Adrenalin, Isoprenalin; adrenerge Rezeptoren), die auf die Adenylat-Cyclase einwirken, werden zur Behandlung eines anaphylaktischen Schocks eingesetzt. Im experimentellen Stadium befindet sich zur Zeit der Einsatz von humanisierten Anti-IgE-Antikörpern (Humanisierung), die die IgE-Moleküle abfangen und so deren Bindung an die Mastzellen verhindern sollen. Durch DNA-Immunisierung (genetische Impfung), bei der Mäusen nicht das Proteinallergen, sondern das für dieses Protein codierende Gen injiziert wurde, konnten sonst allergische Mäuse gegen Hausstaubmilben-Allergie geimpft werden. Abderhalden (R.), Abwehrstoffe, Agranulocytose, Allergoide, Allergologie, Allergosen, Arzneimittelallergie, biogene Gifte, blockierende Antikörper, Hansen (K.), Hausstaubmilbe, Immunopathien, Nesselkrankheit, Ödem.
B.L./O.L.
| ||||
| inhaliert | Schleimhäute, obere Atemwege | allergische Rhinitis (Heuschnupfen; Schleimbildung, Niesreiz) | Pollen, Staubmilbenkot | |
| Bronchien, untere Atemwege | Asthma (Schleimbildung, Kontraktion der Bronchien, entzündliche Reizungen) | |||
| subkutan | Bindegewebe | erythematöse Quaddelbildung, Ödeme | Tierhaare, Ni2+-haltige Gegenstände | |
| oral | Darmepithel | Erbrechen, Durchfall, Nesselkrankheit (Urticaria) | Nahrungsmittel, Medikamente | |
| intravenös | Blutgefäßsystem | generalisierte Gefäßerweiterung, Blutdruckabfall, anaphylaktischer Schock | Medikamente, Insektengifte |
|
Schreiben Sie uns!