Plagegeister: 10 Reisekrankheiten, vor denen man sich fürchten sollte
Diese Parasitenerkrankung kommt nicht nur in den Tropen und Subtropen vor, sondern auch in Südeuropa – bedingt durch den Klimawandel haben es die krankheitsübertragenden Sandmücken mitunter sogar nach Deutschland geschafft. Wenn die nur bis zu vier Millimeter großen Blutsauger ihren Rüssel in die Haut des Opfers stechen, findet die Übertragung von Protozoen der Gattung Leishmania von Insekt auf Wirbeltier statt.
Leishmanien reifen bevorzugt in den Makrophagen des Wirts heran, die sie sozusagen als "trojanisches Pferd" nutzen und so umprogrammieren, dass die T-Helferzellen nicht mehr rekrutiert werden können. Die Parasiten vermehren sich nun ungehindert und richten allerlei Schaden im Körper an: von juckenden, roten Hautknoten über Geschwüre ("Orientbeule") bis hin zu Gewichtsverlust, Fieber und dem Befall innerer Organe ("Kala Azar"), so dass sich Milz und Leber vergrößern. Drei verschiedene Leishmania-Arten sorgen für eine breite Palette an möglichen Symptomen.
Die Leishmaniose tritt auch vor allem im Mittelmeerraum vermehrt bei Hunden auf – seit 2011 existiert für die Vierbeiner aber immerhin ein Impfstoff. Derweil müssen sich die Halter weiter mit Insektenabwehrmitteln einsprühen, die DEET oder Permethrin enthalten. Bei Infektion können Antibiotika Abhilfe verschaffen, jedoch neigen Leishmanien zur Resistenzbildung. Auch eine Immuntherapie, die eine Bildung der T-Helferzellen fördert, kann wirken.
Wer im südlichen Afrika, in Asien oder Lateinamerika Urlaub macht, könnte auch mit Mycobacterium ulcerans Bekanntschaft schließen – dem Erreger einer Infektionserkrankung von Haut und Weichteilen. M. ulcerans setzt das Toxin Mykolakton frei, das zu Gewebeschädigung und Hemmung der Immunantwort führt.
Nach dem Befall durch das Bakterium bilden sich vorrangig an Armen und Beinen zunächst unauffällige kleine Knoten, die sich unbehandelt zu schmerzhaften, offenen Geschwüren weiterentwickeln – im schlimmsten Fall wird sogar der Knochen in Mitleidenschaft gezogen. In der Regel begleitet auch Fieber die Schwellungen. Bis dato ist der Übertragungsmechanismus unbekannt – Experten jedoch verdächtigen diverse Mückenarten sowie Wasserwanzen, da die meisten Krankheitsfälle in der Nähe von Flüssen oder Sumpfland auftraten.
Ein spezifischer Impfstoff existiert nicht, allerdings liebäugeln Forscher mit der BCG-Vakzine gegen den nahe verwandten Erreger der Tuberkulose, Mycobacterium tuberculosis. Die Infektion wird mit Antibiotika wie Streptomycin über einen längeren Zeitraum behandelt – bei frühzeitiger Erkennung stehen die Heilungschancen beruhigenderweise gut.
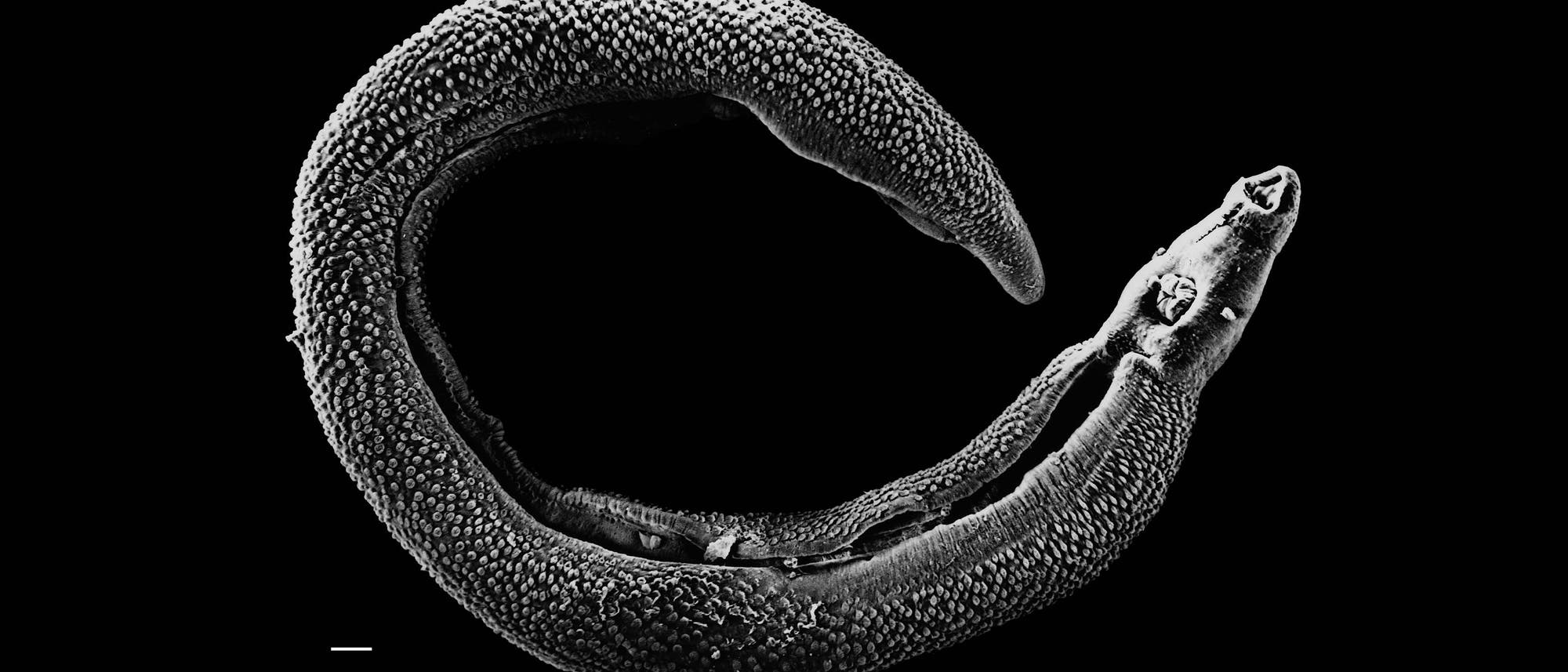
"Baden gehn, Waden sehn – das ist schön!" Vermutlich das Angriffsmotto von Kriebelmücken der Gattung Simuliidae, wenn sie nichts ahnende Badegäste in schnell fließenden tropischen Gewässern Mittel- und Südamerikas attackieren. Mit dem Blutmahl bescheren sie dem Menschen gelegentlich eine böse Überraschung: Die Mücken sind Zwischenwirte von Onchocerca volvulus, einem parasitären Fadenwurm.
In der Mücke wartet der Wurm als infektiöse Larve auf einen Stich. Einmal übertragen, wandert er teils über Jahre durch das menschliche Bindegewebe und wächst heran. Ausgewachsene Tier von 40 bis 70 Zentimeter Länge verursachen stark juckende Knoten direkt unter der Haut – hier produziert der weibliche Fadenwurm täglich 700 bis 1500 Nachkommen, die Mikrofilarien. Sterben diese ab, werden Toxine freigesetzt. Eine Folge ist die so genannte Leoparden- oder auch Eidechsenhaut, während die Augen oft irreversibel geschädigt werden und der Infizierte erblindet.
Ein Impfstoff gegen die Parasiten existiert derzeit noch nicht, zur Vorbeugung dienen Moskitonetze und Insektenspray. Bei Infektion können antiparasitäre Medikamente wie Ivermectin zwar die Larven abtöten, nicht aber erwachsene Tiere. Die Hautknoten müssen chirurgisch entfernt werden.
Die Chagas-Krankheit, auch amerikanische Trypanosomiasis genannt, wird durch den einzelligen Parasiten Trypanosoma cruzi hervorgerufen. Seine Überträger sind Raubwanzen – Blut saugende Insekten, die in menschlichen Behausungen Mittel- und Südamerikas ihr Unwesen treiben. Wer morgens Stiche oder gar Ödeme um Lippen und Augen (Romana-Zeichen) entdeckt, kann damit rechnen, dass er sich den Parasiten eingefangen hat. Auf sein menschliches Opfer warten sie in den Fäkalien der nachtaktiven Wanze – es reibt den infektiösen Kot mitsamt Erreger in die Einstichstelle. Auch der Verzehr von damit kontaminierter Nahrung macht krank.
Die Infektion mit den Trypanosomen sorgt für unterschiedliche Krankheitssymptome: von ersten Grippeerscheinungen wie Fieber, geschwollenen Lymphknoten, Kopf- und Gelenkschmerzen im akuten Zustand bis hin zu Verdauungsproblemen und Herzinsuffizienz bei chronischem Krankheitsverlauf. Wird der Erreger zu Beginn der akuten Phase im Blut identifiziert, lässt er sich mit Antiprotozoika wie zum Beispiel Benznidazol abtöten – jegliche Verzögerung senkt jedoch die Heilungschancen. Einen Impfschutz gibt es nicht. Wirksamstes Hilfsmittel zum Schutz vor den Blutsaugern sind Moskitonetze, da bisher noch kein Repellent einen optimalen Schutz vor den Wanzen gewährleistet.
Ein besonders unangenehmer Bewohner menschlichen Gewebes ist der Medinawurm Dracunculus medinensis, berüchtigt auch unter dem Namen Guineawurm. Der weibliche Medinawurm wird im Endwirt gerade einmal zwei Millimeter dick, wächst allerdings bis auf eine Länge von einem Meter zwanzig heran – als längster aller Gewebeparasiten.
Die Fadenwürmer kommen hauptsächlich in Ländern wie Ägypten, Indien, Äthiopien und dem Sudan vor. Wenn Menschen und andere Säugetiere in diesen Regionen ungefiltertes Wasser trinken, nehmen sie gleichzeitig auch winzige Ruderfußkrebse der Gattung Cyclops auf – den Zwischenwirt des Wurms, der bereits die Wurmlarven intus hat. Unbemerkt durchwandert der Parasit dann das Gewebe seines Opfers, wobei er wächst und gedeiht. Nach 10 bis 14 Monaten ist das schwangere Weibchen zu voller Länge herangereift und sorgt für ein schmerzhaftes Geschwür am Fuß – von der Größe eines Taubeneis. Um den Schmerz zu stillen, muss ein befallenes Opfer dann den Fuß in kaltes Wasser stellen, was wiederum das Medinawurm-Weibchen dazu veranlasst, Tausende seiner Larven ins Wasser zu entlassen, die dann erneut von den Krebsen aufgenommen werden.
Sobald das Medinaweibchen aus dem Geschwür herauslugt, bedient man sich seit Jahrtausenden einer wirksamen Wurmkur: Man wickelt den Wurm um ein Holzstäbchen und zieht ihn langsam, immer nur stückweise heraus (der dünne Wurm könnte brechen und seine Reste im Wirtskörper Schaden anrichten). Auch wenn der Medinawurm unter die Kategorie "vernachlässigte tropische Krankheiten" fällt, rühmt er sich gerade durch diese Therapiemaßnahme großer Bekanntheit: Überlieferungen zufolge ist nämlich er es, der sich um den Äskulapstab, das klassische medizinisch- pharmazeutische Symbol, herumschlingt.
Die Hiobsbotschaft zuerst: Bei dieser Tropenkrankheit ist größte Vorsicht vor allem bei Kindern im Alter von sechs bis zehn Jahren geboten, denn es besteht bereits Ansteckungsgefahr durch Hautkontakt – wie zum Beispiel beim Spielen. Nach Infektion durch das Spirochätenbakterium Treponema pallidum pertenue entstehen himbeerförmige, harte Pusteln auf der Haut von zwei bis fünf Zentimetern im Durchmesser. Wenn diese ein paar Wochen später aufbrechen, kommt es zur Bildung schmerzhafter Geschwüre, gefolgt von chronischen Gelenk-und Knochenschmerzen. Unbehandelt kann die Himbeerkrankheit zu schweren Behinderungen und Entstellungen führen, da sich die Knochen mit der Zeit verformen.
Zwar galt die Erkrankung durch gezielte Programme der WHO in den 1950er und 1960er Jahren als ausgerottet, doch ist sie, Berichten aus Papua-Neuguinea und Westafrika zufolge, mittlerweile wieder zurückgekehrt.
Trost für Infizierte: Gegen das Bakterium wirkt seit eh und je Penizillin – und noch besser Azithromycin, welches im Idealfall schon als Einzeldosis den Erreger beseitigt.
Dieser Parasit ist weltweit vertreten: Giardia intestinalis beziehungsweise G. lamblia, Erreger der Giardiasis oder auch Lamblienruhr. Da die Infektion durch Kontakt mit kontaminiertem Wasser geschieht, bezeichnet man sie in Kanada auch als Biberfieber – denn dort macht man den die Erreger enthaltenden Biberkot für die Wasserverschmutzung verantwortlich.
Giardien sind mikroskopisch kleine, begeißelte Protozoen, die sich an die Darmwand von Vögeln und Säugetieren heften und sich dort massenweise vermehren. Ins Gewebe wandern die Einzeller nicht ein, und bei vielen Menschen rufen sie auch keine Krankheitssymptome hervor. Andere Infizierte leiden dagegen unter "explosivem Durchfall", Übelkeit und Erbrechen, ständigem Völlegefühl und Schlappheit, Blähungen und nach Schwefel riechenden Rülpsern sowie starkem Gewichtsverlust.Außerhalb des Körpers sind die Erreger hartnäckig und robust: In einer schützenden Hülle überleben sie monatelang und trotzen sowohl Chlor als auch UV-Strahlung, was die Wasserreinigung kompliziert macht – in Schwimmbädern zum Beispiel muss das Wasser ultrafiltriert werden. Im Organismus töten Antibiotika wie Metronidazol sowie einige Antiparasitika die Erreger schon nach wenigen Tagen ab.
Meeresfrüchte-Liebhaber aufgepasst: Wer in der Karibik oder am Pazifik Urlaub macht und nach dem Verzehr von Fisch Symptome wie Hautausschlag, Erbrechen, Durchfall, Kopf- und Brustschmerzen sowie Taubheitsgefühle bekommt, der verdankt das womöglich den Giftstoffen von Gambierdiscus toxicus.
Dieser Dinoflagellat bewohnt Algen tropischer Korallenriffe und produziert Ciguatin, Maitotoxin, Scaritoxin und Palytoxin – starke Nervengifte, die die Signalweiterleitung des Nervensystems blockieren. Die Toxine landen durch kleinere, Pflanzen fressende Fische in der Nahrungskette – größere Raubfische wie Barrakudas, Muränen, Zackenbarsche und Gelbschwanzmakrelen vertilgen diese und nehmen die Giftstoffe auf. So können sie schließlich auf dem Speiseteller landen.
Für die Lebensmittelvergiftung gibt es weder eine spezielle Behandlung noch ein Gegengift. Bisher bewährte sich Flüssigkeitsausgleich gefolgt von Mannitol-Infusionen zum raschen Ausschleusen der Giftstoffe aus dem Körper. Schätzungen zufolge sind mitunter 400 Riff-Fischarten mit dem Gift verseucht – ihnen selbst schadet es nicht. Kochen der Speisefische hilft nicht, da die Toxine hitzestabil sind. Die Krankheitssymptome dauern im schlimmsten Fall über Jahre hinweg an.
Zurück aus dem Urlaub im tropischen Afrika oder Südamerikas, möchte man eines nicht plötzlich finden: rötliche, stark juckende Beulen von ein bis drei Zentimeter Durchmesser an Kopf und Körper. Denn im schlimmsten Fall sind sie Folgen des Stichs der bremsenartigen Dasselfliege Dermatobia hominis, die dabei ihre Eier unter die Haut gelegt hat. Nach dem Schlüpfen häuten sich die eingenisteten, parasitären Fliegenlarven, die sich von Gewebe und Körperflüssigkeiten des Wirtskörpers ernähren, ganze drei Mal und bohren sich schließlich ein charakteristisches Atemloch (Stigma) in die Hautoberfläche – aus der Beule des befallenen Opfers lugt also auch hin und wieder der Kopf einer oder gleich mehrerer Maden von beachtlicher Größe heraus.
Optimaler Therapieansatz bei der Fliegenmadenkrankheit: das Atemloch mit Vaseline verkleben – auf dass die Made daran erstickt und anschließend mit der Pinzette herausgezogen werden kann. Auch Nagellack, Zement, Tabak-Urin-Gemische, Sekundenkleber sowie der operative Eingriff erwiesen sich schon als hilfreich, um sich des schmarotzenden Untermieters zu entledigen. Prophylaktisch helfen Moskitonetze.
Schreiben Sie uns!
Beitrag schreiben