Depression: Heilung per Vagusnerv
Der Vagusnerv ist »in«. So versprechen Wellness-Influencer in sozialen Medien, mit der richtigen Behandlung dieses langen Hirnnervs könne man so ziemlich alles heilen: von Kopfschmerzen und Gedächtnisproblemen bis hin zu Depression und Übergewicht. Fußmassagen, Eisbäder und Entspannungsmusik sollen dabei helfen, seine »heilende Kraft« freizusetzen. Viele dieser Vorstellungen sind stark übertrieben. Der Hype beruht darauf, dass der Vagusnerv das Gehirn mit fast allen Organen des Körpers verbindet. Über ihn ist das Zentralnervensystem in der Lage, beispielsweise Herzrasen, hohen Blutdruck, Magenschmerzen, ein übereifriges Immunsystem und sogar die Alarmrufe von Mikroben in unserem Darm wahrzunehmen und solchen Problemen entgegenzuwirken.
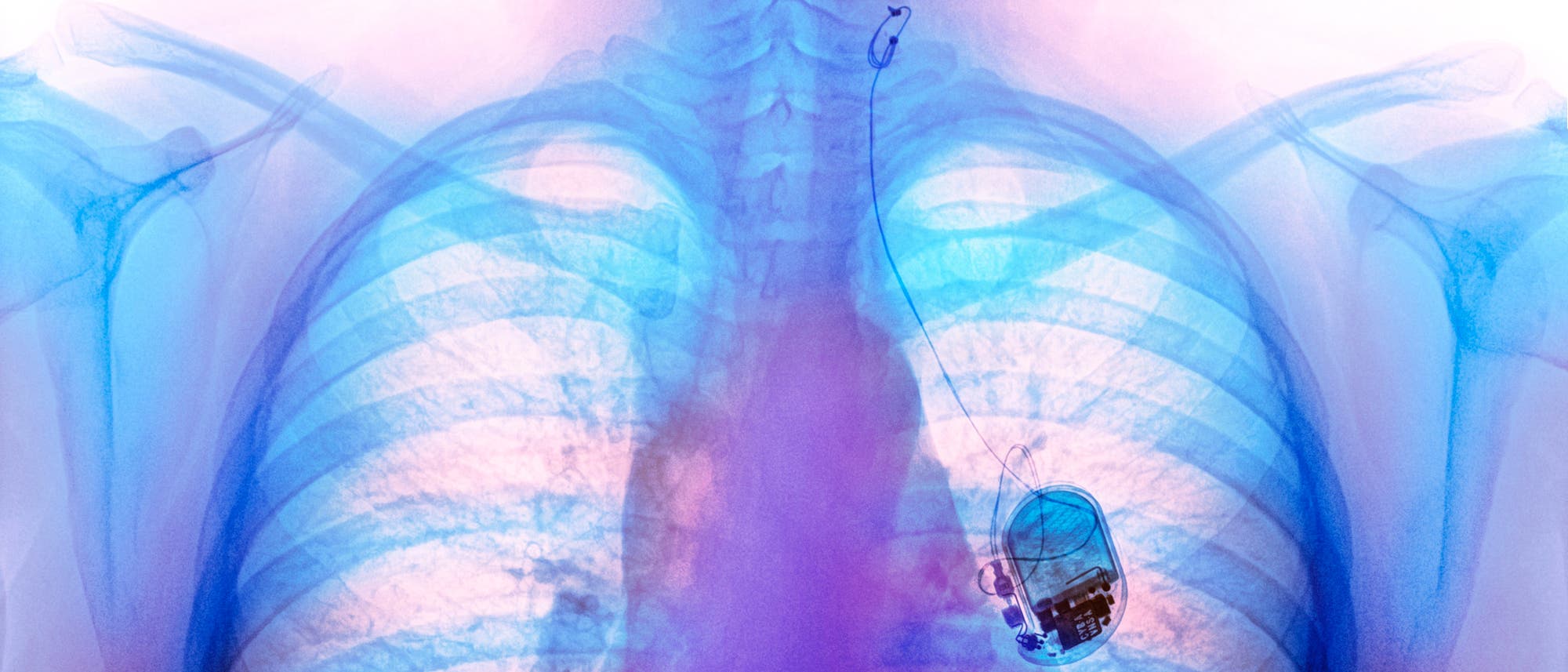
Fachleute wissen seit Langem, dass die elektrische Stimulation des Vagusnervs bei einigen Krankheiten helfen kann. Sie dient heute etwa zum Behandeln bestimmter Formen von Epilepsie, Depression und der Genesungsförderung nach einem Schlaganfall. Dazu wird ein Vagusnervstimulator chirurgisch unter das Schlüsselbein implantiert und über ein Kabel mit dem Nerv verbunden. Neuere Ansätze nutzen Geräte, die den Nerv durch die Haut hindurch reizen und daher nicht mehr operativ eingesetzt werden müssen. Die Liste der damit möglicherweise therapierbaren Erkrankungen scheint endlos – von rheumatoider Arthritis über Migräne, der Autoimmunkrankheit Lupus bis zum chronischen Müdigkeitssyndrom. Und entsprechend laufen dazu viele Studien.
Eine lange Vorgeschichte
Im Jahr 1664 benannte der englische Neuroanatom Thomas Willis den längsten Hirnnerv »vagus«, lateinisch für umherstreifend, wegen seiner großen Ausdehnung. Genau gesagt gibt es nicht nur einen Vagusnerv, sondern zwei Stück: einen auf jeder Seite des Körpers mit jeweils bis zu 100 000 Nervenfasern. Jede davon unterstützt eine bestimmte Funktion, wie das Atmen, die Herzfrequenz, das Immunsystem, Darmkontraktionen zum Verdauen der Nahrung und sogar Sprache. Etwa 80 Prozent dieser Fasern sind afferent, das heißt, sie berichten an das zentrale Nervensystem über den Zustand anderer Körperteile; die übrigen sind efferent, transportieren also Anweisungen vom Gehirn an den restlichen Körper.
Einen ersten Versuch, den Vagusnerv aus medizinischen Gründen elektrisch zu stimulieren, unternahm der amerikanische Neurologe James Leonard Corning in den 1880er Jahren. Um die Blutzufuhr zum Gehirn zu verringern und damit Epilepsie zu behandeln, hielt er seinen Patienten eine Art unter Strom stehende Grillgabel an den Hals. Allerdings ohne Erfolg. Erst ein Jahrhundert später schaffte es der Neurowissenschaftler Jacob Zabara von der Temple University in Philadelphia, mit diesem Ansatz die gestörte Hirnaktivität von Hunden, die an Epilepsie litten, zu unterbrechen. Den Durchbruch brachten direkte elektrische Stimulationen des Vagusnervs durch einen implantierten Impulsgeber, welche die Anfälle messbar verringerten. 1988 wurde dann das erste derartige Gerät zur Behandlung von Epilepsie in einen Menschen eingepflanzt.
Heutige Apparate zum Bekämpfen von Epilepsie sind direkte Nachfahren von Zabaras Erfindung und geben alle paar Minuten einen Stromstoß ab. Sie können Studien zufolge die Häufigkeit der Anfälle nach einem Jahr im Dienst durchschnittlich um 45 Prozent senken. Dieser Effekt wird hauptsächlich auf die Reizung der afferenten Fasern zurückgeführt, also derjenigen, die zum Gehirn hinführen.
Die Behandlung hatte aber eine bemerkenswerte Nebenerscheinung: Sie machte die Menschen glücklicher. Als die Ärzte den Patienten sagten, sie würden das Implantat jetzt wieder entfernen, weigerten sich viele, einfach weil die Stimulation ihnen ein gutes Gefühl gab. Die Hersteller wurden hellhörig und begannen, ihre Geräte als innovative Therapie gegen Depression zu vermarkten. Der Wissenschaft gab diese Zufallsentdeckung hingegen Rätsel auf, und sie löste eine Welle intensiver Forschung aus, die noch immer andauert.
Heute weiß man unter anderem, dass der Vagusnerv Informationen über die Herzfrequenz, die Verdauung und über den allgemeinen Zustand des Körpers an jene Gehirnregionen weiterleitet, die auch bei psychischen Erkrankungen eine Rolle spielen. Als Erstes erreichen die Signale den Nucleus tractus solitarius im Hirnstamm, der sie sortiert und weiterleitet, unter anderem zur Amygdala. Letztere hilft uns bei der Verarbeitung von Emotionen, insbesondere von Angst und Stress. Ein anderes Ziel ist der Hypothalamus, der an der Ausschüttung von Stresshormonen wie Cortisol mitwirkt. Außerdem gelangen die Impulse zur Area tegmentalis ventralis, welche eine zentrale Rolle bei unserem Erleben von Freude, Motivation und Belohnung spielt.
Die vom Gehirn ausgehenden Signale wiederum helfen dem Körper beim Regulieren seiner Aktivitäten und bewahren so sein inneres Gleichgewicht. Wenn wir etwa einer Bedrohung begegnen, steigen Herzfrequenz und Blutdruck, während die Aktivität im Verdauungstrakt abnimmt. Der Vagusnerv erkennt diese Veränderungen und meldet sie an das Gehirn. So kann Letzteres eingreifen, wenn die Stresssignale zu stark werden: Es sorgt dafür, dass der Vagus bei den inneren Organen den Neurotransmitter Acetylcholin freisetzt, was Puls und Blutdruck reduziert und die Verdauung fördert.
Der Vagusnerv kann Entzündungen hemmen
Eine zweite zufällige Entdeckung in den späten 1990er Jahren zeigte, dass der Vagusnerv noch viel mehr kann, als bloß den Körper zu beruhigen. Ein Team im Labor von Kevin J. Tracey an den Feinstein Institutes for Medical Research in New York wollte eigentlich ein Medikament testen, das Entzündungen im Gehirn reduzieren sollte. Hierzu mussten die Forscher den Mäusen zuerst ein entzündungsförderndes Gift injizieren. Doch aus Versehen wurde es der Maus statt ins Gehirn in den Bauch gespritzt, was eine großflächige Entzündung im ganzen Körper auslöste.
Mehr als die Hälfte aller krankheitsbedingten Todesfälle hängen mit Entzündungen zusammen
Zur großen Überraschung von Tracey konnte das anschließend wie geplant ins Gehirn injizierte Medikament die Entzündung im Körper bremsen – obwohl die Blut-Hirn-Schranke verhindert, dass solche Substanzen aus dem Gehirn herausgelangen. »Wir haben monatelang darüber diskutiert«, erinnert sich Tracey. Es stellte sich schließlich heraus, dass der Vagusnerv die vom Medikament im Gehirn ausgelösten Signale an den Körper weitergeleitet hatte.
Noch erstaunlicher war, dass es schon ausreichte, den Vagusnerv elektrisch zu stimulieren, um Entzündungen zu hemmen – ganz ohne Medikamente. Die Entdeckung veränderte sein Leben, sagt Tracey heute. Denn die Tragweite ist immens: Mehr als die Hälfte aller krankheitsbedingten Todesfälle hängen mit Entzündungen zusammen, darunter Herzkrankheiten, Schlaganfälle, Asthma, Diabetes sowie Autoimmun- und neurodegenerative Erkrankungen. Könnte die Vagusnervstimulation hier ohne Medikamente und deren Nebenwirkungen helfen, wäre das ein dramatischer Durchbruch.
Um das Potenzial der Methode zu testen, nahm Tracey Depressionen ins Visier. Menschen mit Depressionen leiden unter unterschiedlichen Symptomen, aber sie weisen auch einige Gemeinsamkeiten auf: Traurigkeit, Motivationsverlust, sozialer Rückzug beispielsweise. Und fast ein Drittel von ihnen leidet an Entzündungen. Eine wichtige Rolle bei der Entstehung und Förderung von Entzündungen spielen Botenstoffe, die zu den so genannten Zytokinen gehören. »Zytokine verursachen Depressionen«, sagt Tracey. »Wenn ich Ihnen diese Entzündungsmoleküle injiziere, werden Sie sich erschöpft fühlen und das Interesse an Dingen verlieren, die Ihnen normalerweise Freude bereiten.« Im Rahmen von Immuntherapien gegen Krebs, die Zytokine beinhalten, würden Ärzte deshalb zudem oft prophylaktisch Antidepressiva verschreiben.
In der Folgezeit versuchten mehrere Studien, den Zusammenhang zwischen Depressionen, Entzündungen und dem Vagusnerv für Therapieansätze zu nutzen. Nach ersten, wenig befriedigenden Resultaten zeigten neuere Untersuchungen nach einer mehrjährigen Anwendungsdauer vielversprechendere Ergebnisse. So konnten in einer 2017 erschienenen Studie Vagusnervstimulationen, die über fünf Jahre hinweg erfolgten, fast die Hälfte der rund 800 Probanden vollständig heilen und bei gut zwei Dritteln der Teilnehmenden die Symptome um mindestens die Hälfte reduzieren.
»Diese Studie richtet sich an die Kränksten der Kranken«Charles Conway, Psychiater
2019 begann eine neue, größere Untersuchung mit insgesamt 1000 schwer depressiven Patienten und Patientinnen, bei denen mehrere andere Behandlungen nicht angeschlagen hatten und die sogar Suizidversuche hinter sich hatten – Menschen, die deshalb normalerweise von klinischen Studien ausgeschlossen werden. »Diese Studie richtet sich an die Kränksten der Kranken«, sagt Studienleiter Charles Conway von der Washington University. Die Probanden wurden über mehrere Jahre hinweg für jeweils fünf Jahre rekrutiert.
Gina Bolton ist eine der Teilnehmerinnen. Alle fünfeinhalb Minuten spürt sie ein sanftes Kribbeln an ihrer Kehle. Ein paar Sekunden lang klingt ihre Stimme etwas höher und dadurch etwas erstickt und aufgeregt. Aber das bedeutet bloß, dass der Stimulator funktioniert, der etwa so groß wie eine 50-Cent-Münze ist und in der Nähe ihres Schlüsselbeins implantiert wurde. Das Gerät sendet regelmäßig winzige Stromstöße – etwa zwei Milliampere – durch einen Draht, der um den Vagusnerv in der Nähe ihrer Stimmbänder gewickelt ist.
Bolton hat ihren Stimulator seit Sommer 2021. 30 Jahre lang hatte sie jede verfügbare Art der Behandlung ausprobiert – Psychotherapie, diverse Medikamente, transkranielle Magnetstimulation – ein Verfahren zur Reizung von Neuronen mit Hilfe eines Magnetfelds – und sogar Elektrokrampftherapie, bei der Elektroden an den Schläfen unter Narkose eine kurze Übererregung des Gehirns auslösen. Kein Ansatz hatte nachhaltigen Erfolg. Und während all dieser Zeit machte ihr die Depression ein normales Leben fast unmöglich. Als ihr Sohn und ihre Tochter noch klein waren, brachte sie sie zur Schule, rang sich ein Lächeln ab und zog sich dann ins Bett zurück. Mehr als einmal versuchte sie, sich das Leben zu nehmen.
Der Placeboeffekt spielt eine große Rolle
Einige Monate nachdem Bolton den Stimulator für den Vagusnerv erhalten hatte, bemerkte sie auf einmal eine Veränderung: »Ich spürte Emotionen.« Sie konnte wieder lachen oder weinen. »Vorher war ich einfach gefühllos.« Im Sommer 2023, zwei Jahre nach Therapiebeginn, setzte Bolton die Antidepressiva ab, die sie fast ihr ganzes Leben lang eingenommen hatte. Das Gerät hatte die Medikamente ersetzt.
Bei einer vorläufigen Datenauswertung im Juni 2024, für die ein Jahr lang rund 500 Patienten beobachtet wurden, zeigten sich allerdings eher durchwachsene Resultate. Zwar ging es vielen der Patienten deutlich besser, aber ebenso von jenen, bei denen zum Vergleich das Gerät gar nicht eingeschaltet war. Anscheinend spielte der Placeboeffekt eine große Rolle bei der Genesung.
Das Ergebnis sei enttäuschend, allerdings nicht völlig unerwartet, sagt Sarah Lisanby, Direktorin der Abteilung für translationale Forschung des National Institute of Mental Health. Die Placeboreaktion sei ein Stolperstein für alle Studien zu psychiatrischen Geräten. Denn die aufwändigen Verfahren verstärken die Erwartung einer positiven Wirkung. Diese kann wiederum neuronale Mechanismen in Gang setzen, die entzündungshemmend wirken. Ein starker Placeboeffekt bedeutet jedoch nicht, dass eine Krankheit nicht geheilt wurde, sondern eher, dass die geprüfte Behandlung dazu wenig beigetragen hat.
In der Zwischenzeit läuft die Studie weiter. Conway und andere hoffen, dass die Daten zeigen werden, welche Patienten besonders profitieren. So könnten solche mit hohen Entzündungswerten besser geeignet für eine Vagusnervtherapie sein; allerdings werden in der aktuellen Untersuchung entsprechende Daten nicht erhoben. Immerhin kennt man inzwischen Mechanismen, über die Entzündungen Depression verursachen können. Wenn Zytokine im Blut zirkulieren, etwa nachdem man sich verletzt oder mit einem Virus infiziert hat, kann die Schutzbarriere zwischen Blutgefäßen und Gehirn schwächer werden und sogar ganz zusammenbrechen. So gelangen dann Substanzen ins Gehirn, die dort nicht hingehören und daher die Immunzellen des Hirngewebes aktivieren: die Mikroglia. Diese setzen daraufhin weitere Entzündungsbotenstoffe frei.
Und das kann wiederum andere Prozesse im Gehirn stören: zum Beispiel die Produktion von Neurotransmittern wie Serotonin und Dopamin, die für Motivation und Wohlgefühl sorgen. Außerdem wird der Wachstumsfaktor BDNF, der Neurone neue Verknüpfungen bilden lässt, nicht mehr genügend hergestellt. Sinkt der BDNF-Spiegel im Gehirn stark, schwächen sich wichtige neuronale Verbindungen ab. Dann kann etwa der Präfrontalkortex die Aktivität der Amygdala nicht mehr ausreichend regulieren, um darüber unsere Emotionen vor extremen Ausschlägen zu bewahren, und der fürs Gedächtnis zuständige Hippocampus erholt sich nur noch schlecht von stressigen Erlebnissen.
Diese Kettenreaktion könnte der Vagusnerv helfen zu durchbrechen. Wenn das Gehirn Informationen über gefährliche Entzündungen im Körper erhält, sorgt es normalerweise dafür, dass in der Milz der Neurotransmitter Acetylcholin ausgeschüttet wird. Beide Signalwege laufen über den Vagusnerv. Das Acetylcholin sorgt unter anderem dafür, dass in der Milz bestimmte weiße Blutkörperchen – so genannte Makrophagen – weniger Zytokine freisetzen. Außerdem kann es diese Immunzellen so umprogrammieren, dass sie nicht mehr wie sonst geschädigtes Gewebe zerstören, sondern Entzündungsherde aufsuchen und dort die Regeneration des Gewebes unterstützen. Selbst im Gehirn könnten sie dann Entzündungsschäden reparieren und die Bildung neuer Neurone und Schaltkreise anregen, sagt Tracey.
»Depressive Menschen haben nicht alle dieselbe Krankheit«Kevin J. Tracey, Neurochirurg
Funktioniert hingegen der Vagusnerv nicht mehr richtig, würden derartige Abläufe gestört und entzündliche Krankheiten könnten sich etablieren – einschließlich Depressionen, wie Tracey vermutet. Therapeutisch lässt sich die Hypothese jedoch bisher bloß begrenzt nutzen. Eine 2024 veröffentlichte Metaanalyse unter der Leitung von Sharmili Edwin Thanarajah vom Universitätsklinikum Frankfurt am Main hat gezeigt, dass eine Vagusnervstimulation Entzündungen nicht immer beseitigen kann. Und bei jenem Drittel an Depressiven, die zu viel Zytokine im Blut aufweisen, lindert sie manchmal die Depression, aber nicht die Entzündung.
Ein Grund für die gemischte Erfolgsgeschichte könnte die Mehrdeutigkeit der Diagnose Depression sein. »Depressive Menschen haben vielleicht ähnliche Symptome, doch sie haben nicht alle dieselbe Krankheit«, sagt Tracey. Diese Vielfältigkeit könnte bedeuten, dass unterschiedliche Vagusnervsignale bei individuellen Menschen verschieden wirken. Einige könnten von Impulsen aus dem Gehirn profitieren, die Entzündungen hemmen und den Körper beruhigen, während bei anderen eher Signale, die zum Gehirn hinlaufen, helfen könnten.
Untersuchungen mit bildgebenden Verfahren liefern dafür einige Anhaltspunkte. Die Ergebnisse variieren zwar je nach Art der Stimulation des Vagusnervs, aber im Allgemeinen scheint diese die Verbindungen von Präfrontalkortex und Amygdala zu verstärken, was zu einer besseren Kontrolle der Emotionen führen kann. Sie steigert auch die Aktivität in der linken vorderen Insula, wo Emotionen verarbeitet werden. Darüber hinaus fand ein Team unter der Leitung von Jian Kong vom Massachusetts General Hospital und der Harvard Medical School heraus, dass eine Vagusnervstimulation gegen Depression zwei Hirnregionen stärker miteinander verknüpft: den medialen Hypothalamus, der Stressreaktionen reguliert, und den rostralen anterioren zingulären Kortex, welcher mit selbstbezogenem Denken zusammenhängt. Das verbessert möglicherweise die Integration von emotionalen und kognitiven Prozessen.
Die positiven Effekte einer elektrischen Reizung könnten auch auf eine Zunahme von Noradrenalin und Serotonin im Gehirn zurückgehen. Bei Nagetieren wurden die beiden Neurotransmitter mit erhöhter Energie und Wachsamkeit in Verbindung gebracht. Außerdem führten Vagusnervstimulationen in Tieren zu vermehrter Ausschüttung des Wachstumsfaktors BDNF, der die durch Stress und Depression verloren gegangenen neuronalen Verbindungen wiederherstellen hilft. Darüber hinaus scheint die Behandlung einen Mangel an weiteren Botenstoffen zu beseitigen, die bei Depressionen häufig aus dem Gleichgewicht geraten sind, etwa Gamma-Aminobuttersäure (GABA) und Glutamat.
Charles Conway führt jedoch die Wirkung der Stimulationstherapie vor allem auf eine Veränderung des Dopaminsystems zurück. Dopamin ist entscheidend an Hirnprozessen beteiligt, die mit Motivation und Vergnügen zu tun haben; bei Menschen mit Depressionen fehlt es an dem Transmittermolekül. Bereits vor mehr als zehn Jahren demonstrierten Conway und sein Team mit bildgebenden Verfahren: Stark depressive Patienten, die nach einem Jahr Vagusnervstimulation Besserung zeigten, wiesen außerdem eine erhöhte Aktivität in ihrer Area tegmentalis ventralis auf, wo Dopamin entsteht.
Die Motivation aktivieren
Laut neueren Untersuchungen des Neurowissenschaftlers Nils Kroemer von der Universität Bonn und der Universität Tübingen beeinflusst die elektrische Vagusnervstimulation entsprechend auch die Motivation und damit das Verhalten. In seiner 2024 erschienenen Studie ließ Kroemer Patienten mit Depressionen eine Art Videospiel spielen, bei dem sie etwas Geld oder Essen gewinnen konnten. Die Bereitschaft, für die Belohnung ein schwierigeres Level zu absolvieren, erhöhte sich deutlich, wenn der Vagusnerv der Patienten stimuliert wurde.
Zumindest bei einigen depressiven Menschen könne der charakteristische Mangel an Motivation daran liegen, dass der Vagus zu wenig Sinnessignale zum Gehirn schickt, glaubt Kroemer. Solche Informationen aus dem Körperinneren treiben uns an, etwa in Form von Hunger. »Wenn der Magen leer ist, scheint es ein starkes Motivationssignal zu geben, das uns dazu bringt, neue Wege zu erkunden«, so Kroemer. Aber das geschieht nur, wenn die Signale weitergegeben werden, was einen gesunden Vagusnerv voraussetzt.
Hier könnte auch das Mikrobiom eine Rolle spielen. So senden die Bakterien im Verdauungstrakt Informationen über den Vagus zum Nucleus tractus solitarius und zum Großhirn, was wiederum die Neurotransmitterfreisetzung beeinflusst. Umgekehrt kann das Gehirn über den Vagusnerv Entzündungen im Darm lindern und die Verdauung verbessern, was die Zusammensetzung der dort ansässigen Bakterien verändert. Es gibt Hinweise darauf, dass nützliche Bakterien Depressionen, Angstzustände, Panikattacken und Stress verringern, während andere Mikroben diese Zustände verschlimmern. Künftige Interventionen könnten Vagusnervstimulationen mit der Optimierung des Darmmikrobioms kombinieren, zum Beispiel mit einer ballaststoffreichen Ernährung.
Stimulation ohne Operation
Bei seinen Versuchen verwendete Kroemer eine nicht invasive Alternative zur Implantation: Bei der transkutanen Vagusnervstimulation wird das Gerät außen am Hals oder Ohr befestigt und von dort sendet es elektrische Impulse an den Nerv. Da diese Methode einfacher und günstiger ist, nutzen Forscher und Mediziner sie zunehmend gern. Solche Geräte werden bereits jetzt unter anderem zur Behandlung von starkem Übergewicht, Schmerzen und Migräne eingesetzt.
Ein implantiertes Gerät ist Conway zufolge wohl effektiver, weil es direkt mit dem Nerv verbunden sei und rund um die Uhr den Nerv stimulieren könne. Die Reizung sei deshalb intensiver und kann laut Bildgebungsstudien mehr Hirnareale aktivieren als die äußerlich angewandte Variante.
Eine achtwöchige Anwendung wirkt ebenso gut wie ein Antidepressivum
Trotzdem lassen einige Untersuchungen eine gewisse Wirksamkeit der transkutanen Stimulation vermuten. Eine davon unter der Leitung von Jian Kong ergab, dass eine achtwöchige Anwendung im Ohr bei schweren Depressionen ebenso gut wirkt wie das Antidepressivum Citalopram. In einer Pilotstudie aus dem Jahr 2021 ließen Omer Inan vom Georgia Institute of Technology und Douglas Bremner von der Emory University Patienten mit Posttraumatischer Belastungsstörung über drei Monate hinweg zweimal täglich den Vagusnerv am Hals stimulieren. Im Vergleich zur Kontrollgruppe lagen Stresssymptome sowie die durch traumatische Erinnerungen ausgelösten Entzündungsreaktionen am Ende der Behandlung deutlich niedriger.
Auf Grund solcher Erfolge wird die transkutane Vagusnervstimulation immer häufiger mit konventionellen Methoden wie Antidepressiva oder Verhaltenstherapie kombiniert. Die Geräte ermöglichen es auch, sich selbst damit bei verschiedenen Beeinträchtigungen wie Angstzuständen oder Stress zu behandeln. Es gibt allerdings keine einheitlichen Vorgaben für die optimale Anwendungsdauer und -stärke. Schlimmer noch, die Ungenauigkeit der Geräte kann dazu führen, dass sie ungewollt die falschen Nervenbahnen reizen. In einigen Fällen führt ihr Einsatz nicht zur erwünschten Beruhigung, sondern erhöht im Gegenteil Wachsamkeit und Erregung – oder bei zu starker Einstellung sogar Nervosität und Angstzustände.
Die Zukunft der Vagusnervstimulation
Um besser zu verstehen, welche Teile des Vagus am meisten von einer Stimulation profitieren, wurde im Rahmen eines Forschungsprogramms der National Institutes of Health (NIH) in den USA eine umfangreiche Datenplattform mit detaillierten Karten und Modellen des Hirnnervs zusammengestellt. Mit Hilfe künstlicher Intelligenz und anderer Technologien will man einzelne Nervenfasern und Schaltkreise identifizieren, die bei bestimmten Krankheiten eine wichtige Rolle spielen und gezielt stimuliert werden könnten. Unter anderem sollen Patienten mit Morbus Crohn, Parkinson, Hirnverletzungen und Schmerzzuständen davon profitieren.
Hierzu entwickeln Fachleute Geräte, die verschiedene Fasern des Nervs unabhängig voneinander reizen können, um spezifisch bestimmte Organe anzusprechen und negative Auswirkungen zu vermeiden. Im Optimalfall ließen sich die Stimulationsparameter auf Basis von Echtzeit-Feedback des Körpers wie Heißhunger, Herzfrequenz oder Entzündungen anpassen. Ist ein konkreter Schaltkreis identifiziert, könnte man diesen auch etwa mittels Ultraschall reizen oder über kleine Implantate an diversen Orten im Körper, vielleicht sogar im Hirnstamm.
Egal durch welche technische Variante vermittelt – Gina Bolton möchte jedenfalls nicht mehr ohne die elektrische Stimulation leben. Sie erinnert sich noch genau an den Moment, als sie merkte, dass die Behandlung bei ihr anschlug. Es war einige Monate nach Beginn der Studie, sie befand sich gerade auf dem Weg zu einem Kontrolltermin. Bolton spürte den Puls des Geräts, daneben aber noch etwas anderes: den Takt des Lieds im Autoradio. Sie ertappte sich dabei, wie sie mit den Fingern dazu auf das Lenkrad klopfte. »Ich hatte so lange schon nicht mehr leben wollen«, sagt sie, »und jetzt wollte ich es plötzlich wieder.« Die Musik lief weiter, und zum ersten Mal seit Jahren begann sie mitzusingen.
Wege aus der Not
Denken Sie manchmal daran, sich das Leben zu nehmen? Erscheint Ihnen das Leben sinnlos oder Ihre Situation ausweglos? Haben Sie keine Hoffnung mehr? Dann wenden Sie sich bitte an Anlaufstellen, die Menschen in Krisensituationen helfen können: an den Hausarzt, niedergelassene Psychotherapeuten oder Psychiater oder die Notdienste von Kliniken. Kontakte vermittelt der ärztliche Bereitschaftsdienst unter der Telefonnummer 116117.
Die Telefonseelsorge berät rund um die Uhr, anonym und kostenfrei: per Telefon unter den bundesweit gültigen Nummern 0800 1110111 und 0800 1110222 sowie per E-Mail und im Chat auf der Seite www.telefonseelsorge.de. Kinder und Jugendliche finden auch Hilfe unter der Nummer 0800 1110333 und können sich auf der Seite www.u25-deutschland.de per E-Mail von einem Peer beraten lassen.

Wenn Sie inhaltliche Anmerkungen zu diesem Artikel haben, können Sie die Redaktion per E-Mail informieren. Wir lesen Ihre Zuschrift, bitten jedoch um Verständnis, dass wir nicht jede beantworten können.