Multiresistente Erreger: Die Ära der Killerkeime
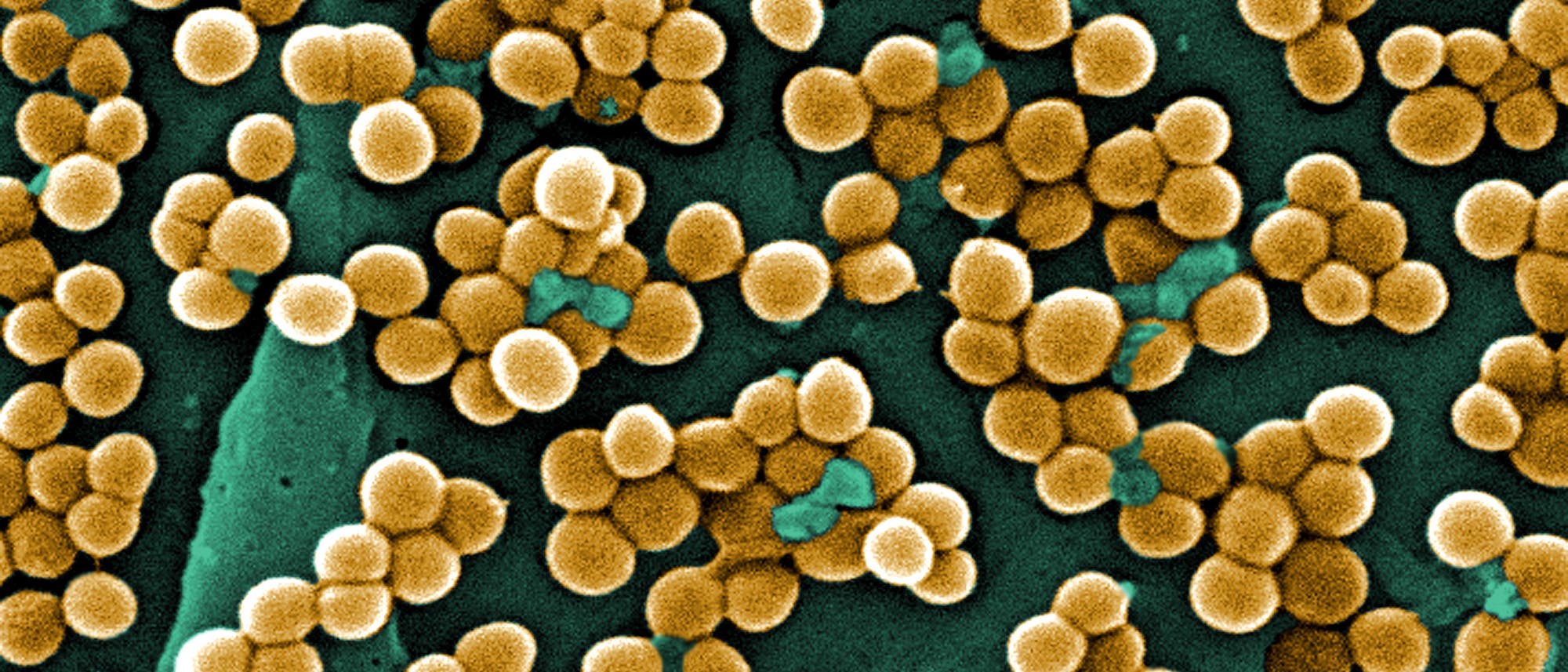
Eigentlich wollte er gerade zu einer steilen Schauspielerkarriere durchstarten. Doch dann kam der Motorradunfall, und das Leiden begann für den damals 24-jährigen Guillaume Depardieu. Der Sohn von Gérard Depardieu musste sich einer Knieoperation unterziehen und infizierte sich unheilbar mit dem gefürchteten Krankenhauskeim MRSA (methicillinresistenter oder auch multiresistenter Staphylococcus aureus), dem mit gängigen Antibiotika kaum noch beizukommen ist.
Acht Jahre und 17 Operationen später entschied er sich, seinen unerträglichen Schmerzen ein Ende zu bereiten und ließ sich das Bein amputieren. Gesund war er deswegen noch lange nicht: Im Oktober 2008 verstarb Depardieu an den Folgen einer Lungenentzündung - auch diese war letztlich auf den Keim zurückzuführen.
Ein anderer Krankenhauskiller - nicht ganz so prominent, aber nicht minder gefährlich - sorgte in diesem Jahr in Bremen für traurige Schlagzeilen. Drei Frühchen starben im Klinikum Bremen-Mitte nach einer Infektion mit ESBL-Keimen. Auch hier liegt des Pudels Kern in einer Antibiotikaresistenz: Die Abkürzung ESBL steht für Extended Spectrum ß-Lactamase, ein verändertes Enzym, das durch eine Punktmutation ins Proteinrepertoire von Bakterien gelangt. Es spaltet ß-lactamhaltige Antibiotika und setzt sie so außer Gefecht. Penicilline, Cephalosporine und Monobactame scheiden für die Behandlung aus. Kommen weitere Resistenzen hinzu, ist gegen den Erreger bald kein Wirkstoff mehr gewachsen.
Harmlose Keime mit großem Schadpotenzial
"Während MRSA eine mehrfach resistente Untergruppe einer einzigen Bakterienart ist, fallen unter die Bezeichnung ESBL verschiedene Erregertypen, etwa Klebsiella pneumoniae wie in Bremen oder auch E. coli", erklärt Alexander Friedrich, Leiter der Abteilung für medizinische Mikrobiologie und Krankenhaushygiene des Universitätsklinikums Groningen. Die unterschiedlichen Erreger haben eine Gemeinsamkeit: Bei den Krankenhauskeimen handelt es sich um Mikroorganismen, die eigentlich zu unseren ständigen Begleitern gehören. Nur bemerken wir im Normalfall nichts davon: Staphylokokken besiedeln gemeinsam mit einer Vielzahl von Bakterien und Pilzen unsere Haut und Schleimhäute; Klebsiella und E. coli tummeln sich mit zahllosen anderen Mikroben im Darm.
Das Who is Who der Killerkeime
Medizinische Mikrobiologen unterscheiden zwischen Krankenhaus- Livestock- und Community-Keimen. Bei MRSA geht dabei das Hauptrisiko von den Krankenhausvarianten aus: Sie tragen meist besonders viele Resistenzgene im Erbgut und treffen zudem auf geschwächte Menschen. Bei MRSA gehen 80 bis 97 Prozent aller Erregernachweise auf das Konto von Krankenhauskeimen.
Als Livestock-Keime bezeichnen Fachleute resistente humanpathogene Bakterien, die sich beispielsweise bei der Tiermast ausbreiten – durch Antibiotikaeinsatz bei der Aufzucht unseres Schnitzels. Sie können auch Menschen infizieren. Betroffen sind insbesondere Personen, die in den Aufzuchtbetrieben arbeiten. In Regionen mit intensiver Landwirtschaft liegt der Anteil der Livestock-MRSA bei bis zu 20 Prozent.
Unter Community-Keimen versteht man mehrfach resistente Stämme, die sich außerhalb der Krankenhäuser beim Menschen verbreiten können. Im Unterschied zu den typischen Klinikvarianten sind sie in der Regel gegen weniger Antibiotikagruppen resistent, so dass sich eine Infektion besser behandeln lässt. Zu ihnen zählen etwa MRSA-Stämme wie USA-300, der in den vereinigten Staaten für Schlagzeilen gesorgt hat. In Deutschland fallen bislang erst ein bis drei Prozent aller MRSA-Infektionen in diese Gruppe. Sie stellen daher bei uns noch keine echte Gefahr dar. Es gilt jedoch, sie im Auge zu behalten.
"Wir stehen vor ganz neuen Herausforderungen", erklärt der Facharzt für Mikrobiologie, Virologie und Infektionsepidemiologie. Früher kämpften Ärzte in Europa vor allem gegen definierte Infektionen - etwa Tuberkulose oder Cholera. Heute sind es die eigentlich harmlosen Keime: Sie gelangen durch OP-Wunden, Katheder oder andere Schwachstellen in den Körper. Je nach Eintrittspforte und Gesamtzustand des Infizierten lösen sie ein unspezifisches Krankheitsbild aus. Sind die Bakterien auch noch unempfindlich gegen gängige Wirkstoffe, ist die Katastrophe vorprogrammiert.
Hausgemachtes Problem
Dabei begann alles mit einer der bedeutendsten Entwicklungen der Medizingeschichte: der Entdeckung des Penicillins und weiterer Antibiotika. Recht schnell stellte sich heraus, dass viele Erreger Resistenzen gegen die vermeintliche Wunderwaffe entwickeln. Bakterien besitzen meist eine kurze Generationszeit und verdoppeln ihre Biomasse unter günstigen Bedingungen schon innerhalb von 20 bis 30 Minuten. Dabei entstehen auch immer wieder leicht vorteilhafte Mutationen.
Außerdem tauschen viele Mikroben über eine Reihe von mobilen Elementen ganze Erbgutkassetten untereinander aus - selbst über Speziesgrenzen hinweg. Erwerben sie auf diesem Weg eine Resistenz, so setzen sie sich bei entsprechendem Selektionsdruck, das heißt in diesem Fall: bei Gabe des jeweiligen Antibiotikums, schnell durch. Ein neuer, resistenter Stamm wächst heran. Und weil verschiedene Antibiotika einer Wirkstoffgruppe auf denselben Mechanismus setzen, verliert gleich eine ganze Palette von Medikamenten ihre Wirkung. Fachleute sprechen von Kreuzresistenzen.
Tatsächlich treten die unempfindlichen Mutanten nicht rein zufällig auf. Vielmehr pusht der Einsatz der Bakterienkiller die Resistenzentwicklung sogar noch - zumindest wenn subletale Antibiotikamengen im Spiel sind, die die Bakterienpopulationen nicht vollständig abtöten. Das bewiesen erst im letzten Jahr amerikanische Wissenschaftler um James Collins von der Boston University. Die Forscher hatten exemplarisch E. coli mit verschiedenen Antibiotika behandelt, die oxidativen Stress im Bakterium auslösen und so dessen DNA zerstören und es letztlich töten. Ist die Dosis jedoch zu gering, entstehen zwar ebenfalls Schäden im Erbgut. Gleichzeitig werden jedoch die zelleigenen Reparaturmechanismen angekurbelt. Die Mikrobe überlebt - bei erhöhter Mutationsrate.
So haben wir uns letztlich aus Unwissenheit die gefährlichen Killerkeime selbst herangezüchtet: durch unsachgemäßes Verschreiben der Wirkstoffe bei Virusinfektionen beispielsweise, für die sie gar nicht angezeigt sind, oder eine fehlerhafte Dosierung. Auch der Antibiotikaeinsatz in der Viehzucht leistet der Resistenzentwicklung Vorschub, wenn auch weniger als lange gedacht.
Zwar hat die EU 2006 die Wirkstoffe zur Leistungssteigerung gänzlich verboten. Wird aber ein Tier im Mastbetrieb krank, kommen sie nach wie vor zum Einsatz. Dabei verabreichen die Züchter der ganzen Herde Medikamente im Futter oder Wasser; völlig unkontrollierbar also, welche Dosis das einzelne Tier schluckt. Und so gelangen die Antibiotika über Trinkwasser, Agrarprodukte und Fleisch schließlich auch in die menschliche Nahrung - so gut wie immer auf subletalem Level. Die besten Voraussetzungen für das unbemerkte Entstehen immer neuer resistenter Stämme.
Intelligentere Wirkstoffe nötig
"Natürlich brauchen wir neue Wirkstoffe", sagt Friedrich. Aber einfach weiterhin nach neuen antimikrobiellen Stoffen à la Penicillin und Co. zu fahnden, bringe langfristig gesehen nichts, da neue Antibiotika letztlich immer auch neue Resistenzen nach sich zögen. Gefragt seien intelligente Medikamente, findet der Forscher. Sie sollten nur am Ort des Geschehens wirken statt systemisch im ganzen Körper und selektiv die krankmachenden Mikroorganismen töten. "Das ist zugegebenermaßen noch reine Vision, aber auf diesem Gebiet benötigen wir dringend verstärkte Forschungsaktivität."
Bis dahin gilt es vor allem umzudenken und sensibler zu werden - beim Antibiotikaeinsatz, in der Krankenhaushygiene, aber auch beim Einkauf, meint Iris Chaberny, Professorin für Hygiene an der Medizinischen Hochschule Hannover: "Kaufen Sie qualitativ hochwertiges Fleisch. Es hat seinen Grund, dass das Angebot beim Metzger teurer ist als die Massenware im Supermarkt."
Von Allgemeinmedizinern wünscht sich die Ärztin dagegen mehr Zurückhaltung beim Verschreiben von Antibiotika. "Leider stehen die Kollegen zunehmend unter Druck: Patienten verlangen oft regelrecht Antibiotika. Bekommen sie die nicht, wechselnd sie den Arzt." Außerdem fehle das Geld für eine vernünftige mikrobiologische Diagnostik, um die passende Medikation auszuwählen. "Die Kassen übernehmen das nicht. Führt ein Arzt die Untersuchung trotzdem durch, wird er abgestraft und muss die Kosten aus eigener Tasche zahlen", so Chaberny. Antibiotikaresistenzen sind also auch ein Thema für die Gesundheitspolitik.
Mangel an Hygiene und Hygienebeauftragten
Besonders liegt der Ärztin jedoch die verbesserte Hygiene in Krankenhäusern am Herzen: "Ich bin Vollbluthygienikerin und finde es schade, dass in Deutschland nur noch neun Universitäten einen Lehrstuhl für Hygiene mit Ausrichtung auf Krankenhaushygiene haben." Nur die richtige Ausbildung schaffe die notwendige Sensibilität im Klinikalltag. Außerdem brauche es Hygienebeauftragte, die sich zusätzlich zum normalen Klinikdienst nicht auch noch um Strahlenschutz und Gentechnikfragen kümmern müssten.
Verbesserte Hygiene tut Not, denn gerade Krankenhäuser sind Brutstätten für mehrfach resistente Killerkeime. Die verhängnisvolle Entwicklung beginnt zum Beispiel mit der Einlieferung eines Patienten, dessen Schleimhäute mit MRSA besiedelt sind. Davon bemerkt er selbst möglicherweise nichts, trotzdem ist er ansteckend. Infiziert sich nun ein anderer Patient, der gerade mit einem Antibiotikum behandelt wird, kann sich der Erreger leicht ausbreiten: Schließlich ist seine Konkurrenz, die normale Bakterienflora auf Haut und Schleimhäuten bereits ausradiert. Patient Nummer zwei wird zur Bakterienschleuder, wie eine chinesische Studie aus dem Jahr 2008 bewies [1].
Die Wissenschaftler um Kwok-Yung Yuen von der Universität Hongkong überwachten 116 Patienten mit MRSA-Infektionen über einen Zeitraum von drei Monaten. Dabei stellte sich heraus: Die Bakterienzahl in den Atemwegen vervielfachte sich während einer Antibiotikatherapie dramatisch. Gleichzeitig stieg die Zahl der Neuinfektionen auf der Station. Die MRSA-Patienten wurden dank der gut gemeinten Medikamente zum "Superspreader" und damit zur Gefahr für ihre Umgebung. Andere Kranke, die ebenfalls Antibiotika bekamen, wurden zum Magneten für den Erreger.
Vorbild Niederlande
In den Niederlanden hat man einen sehr effektiven Weg gefunden, diese gefürchtete Spirale zu durchbrechen. "Wir haben hier auf den Intensivstationen einen 1:1-Betreuungsschlüssel", berichtet Friedrich aus seiner Wahlheimat. Sollte hier eine Pflegekraft mal vergessen, sich die Hände zu desinfizieren, überträgt sie die Keime nicht direkt auf den nächsten Patienten. Zum Vergleich: In deutschen Kliniken betreut eine Intensivschwester de facto drei bis vier Patienten.
Mehr noch: Wer im Verdacht steht, resistente Keime in sich zu tragen - sei es, dass er aktuell mit Antibiotika behandelt wird, in der Vergangenheit eine MRSA-Infektion hatte oder einfach nur aus einem Krankenhaus im Nachbarland verlegt wurde, wo nicht die selben Hygienevorschriften gelten -, kommt zunächst in Quarantäne. So lange, bis klar ist, dass von ihm keine Gefahr für den Rest der Station ausgeht.
Das klingt aufwändig, doch die Zahlen geben den Niederländern recht. Während in deutschen Krankenhäusern rund 25 Prozent aller Staphylokokken-Infektionen auf das Konto der gefährlichen MRSA-Varianten geht, sind in Holland weniger als 2 Prozent. Noch besser ist die Bilanz nur in Skandinavien. Dass dies auch in Deutschland nicht unmöglich wäre, beweist ein Projekt an der Medizinischen Hochschule Hannover: Dort gelang es, allein durch geeignete Maßnahmen wie ein gezieltes Screening neuer Patienten, die MRSA-Rate um über die Hälfte zu reduzieren.
Wenn Sie inhaltliche Anmerkungen zu diesem Artikel haben, können Sie die Redaktion per E-Mail informieren. Wir lesen Ihre Zuschrift, bitten jedoch um Verständnis, dass wir nicht jede beantworten können.