Lexikon der Optik: intraokulare Linse
intraokulare Linse, IOL, Implantlinse, Pseudophakos (griech.), künstliche Augenlinse, bestehend aus einer physiologisch neutralen Optikplastik (z.B. PMMA oder Silicon), dient der Korrektion des Refraktionsfehlers des Auges, meist nach Entfernung der natürlichen Augenlinse (Katarakt), aber auch zur Korrektion hochgradiger Fehlsichtigkeiten. I. L. haben bei der Korrektion der Aphakie (s. Farbtafel ) heute bereits größere Bedeutung als Kontaktlinsen und sind den Starbrillen weit überlegen. Die Implantation ist ein mikrochirurgischer Eingriff. Bei der Primärimplantation wird in einer Sitzung die geschädigte oder getrübte Augenlinse gegen die i. L. ausgetauscht. Bei der Sekundärimplantation erfolgt die Einpflanzung der i. L. zu einem späteren Zeitpunkt in das linsenlose (aphake) Auge.
Arten. Weltweit sind Hunderte verschiedener Arten von i. L. bekannt, die nach ihrer Positionierung und Fixierung im Auge in vier große Gruppen unterteilt werden können.
a) Vorderkammerlinsen (Abb. 1 und 2) werden im vorderen Kammerwinkel fixiert. Sie bestehen entweder aus einem Stück oder aus dem Optikteil und dem elastischen Halteapparat, der vielfältig ausgebildet sein kann (Abb. 1a bis e).
Vorteile: einfach zu implantieren, große optische Zone, Pupillenspiel wird nicht beeinträchtigt, medikamentöse Pupillenerweiterung und guter Einblick in den Augenhintergrund möglich, bei Bedarf Laserbehandlung des Fundus (bei Diabetes oder Netzhautablösung) möglich.
Nachteile: Reizung des Kammerwinkels möglich, daher bei Glaukom nicht anwendbar, Risiko der Berührung von Linse und innerer Hornhautschicht (Endothel).
b) Iris-clip-Linsen werden in die Pupillenöffnung eingeklemmt (Abb. 3). Dabei liegen Linsenkörper mit haptischer Zone und Haltelementen vor der Iris, während die Halteschlingen durch die Irisöffnung in die Hinterkammer greifen.
Vorteile: einfache Implantation, keine Reizung des Vorderkammerwinkels.
Nachteile: Reizung der Iris möglich, Pupillenspiel gestört, Pupille muß medikamentös eng gestellt werden, Pupillenweitstellung zum Zwecke der Diagnose nicht möglich, zur Lasertherapie ungeeignet, Halteschlingen verursachen Streulichteffekte im Augeninneren (erhöhte Blendungsempfindlichkeit), Kammerwasserzirkulation wird behindert – daher Iriseinschnitt erforderlich, oft dezentrierter Linsensitz, manchmal Nahtfixierung an der Iris erforderlich.
c) Hinterkammerlinsen, im Sulcus (Hinterkammerwinkel) fixiert (Abb. 4), haben elastische Halteschlingen, die in den Hinterkammerwinkel greifen.
Vorteile: keine Reizungen wie bei Vorderkammer- und Iris-clip-Linsen möglich, freies Pupillenspiel und Lasertherapie möglich.
Nachteile: Dezentrierung und Lösen (Disluxation) möglich.
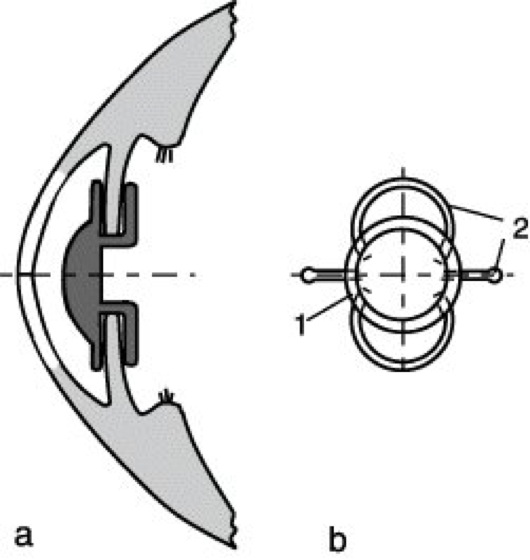
d) Hinterkammerlinsen, im Kapselsack fixiert, garantieren optimalen Sitz und minimale Reizung im vorderen Augenabschnitt, sind aber an die Voraussetzung der extrakapsulären Kataraktextraktion (ECCE) gebunden (Abb. 5). Die hintere Linsenkapsel muß in gutem Zustand sein. Die Linsenform ist ähnlich wie bei Hinterkammerlinsen, die im Sulcus fixiert sind. Manche Fabrikate weisen zusätzlich eine ringförmige Wulst auf der glaskörperseitigen Linsenfläche auf, die der Distanzhaltung gegenüber der hinteren Linsenkapsel dient. Dadurch wird eine Beschädigung der i. L. vermieden, wenn nachträglich mit dem Laser ein optisches Fenster in die getrübte Hinterkapsel gesetzt werden muß (Laser-Kapsulotomie).
Vorteile: minimale Reizung und minimales Risiko der Netzhautablösung, kein Irisschlottern, freies Pupillenspiel bei völliger Berührungsfreiheit der Iris, Lage am anatomisch günstigsten Ort, minimaler Einfluß auf die Bildgröße (keine Aniseikonie).
Nachteile: aufwendige Operationstechnik (Linsenabsaugung) sowie Lasereinsatz zur Vor- und Nachbehandlung erforderlich, häufig auftretende Trübung der Hinterkapsel macht Laser-Kapsulotomie erforderlich, starke Kapselfibrose besonders bei Diabetikern, ungünstiger Einblick in die Peripherie des Augenhintergrundes.
Optik-Berechnungsgrundlagen. Je nach Korrektionsziel können unterschieden werden:
- "Idemlinse" zur Herstellung der Primärrefraktion (Refraktionszustand vor der Augenlinsenextraktion), was z.B. zur Vermeidung von Anisometropie und Aniseikonie bei einseitigen Implantationen erforderlich ist;
- "Emmetropielinse" zur Herstellung der postoperativen Vollkorrektion;
- "Standardlinse" mit einem durchschnittlichen Aphakie-Korrektionswert, der zumeist eine Nahkorrektion einschließt, wenn z.B. die exakte Implantlinsenberechnung nicht möglich ist.
Ausgangspunkt der Berechnungen ist der Brechwert des aphaken Auges. Er entspricht dem des Hornhautsystems und beträgt gemäß dem Gullstrand-AugeDC=43,05 dpt. Aus diesem Wert sowie der Augenlänge l=24 mm, der Brechzahl der intraokularen Flüssigkeit (Kammerwasser und Glaskörper) mit n=n'=1,336 kann man die FernpunktrefraktionAR=11,66 dpt des aphaken Auges berechnen (Aphakie).
Das schematische aphake Auge ist also durchschnittlich um 11,66 dpt übersichtig. Setzt man voraus, daß sich die Äquivalenthauptebenen von entfernter Augenlinse und Implantlinse genau überlagern, müßte die i. L. eine Wirkung von +11,66 dpt haben – in der Praxis ist dieser Wert meist höher.
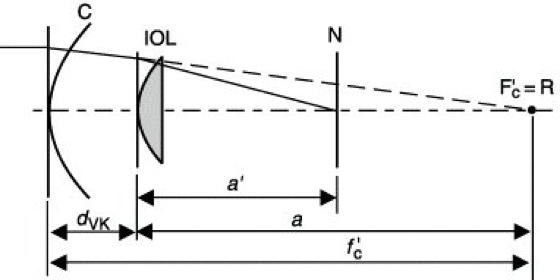
Nach der Implantation liegen folgende Bedingungen vor (Abb. 6):![]()
(a' Bildweite der i. L., l Augenlänge, dVK Dicke der Vorderkammer, a Objektweite der i. L.),![]()
(1)
(DIOL Brechwert der i.L., n'=n=1,336)
Diese Berechnungsgrundlage für die i. L. beruht auf den Idealwerten des schematischen Auges. In der Praxis muß man jedoch mit davon abweichenden Hornhautbrennwerten, Augenlängen und Vorderkammertiefen rechnen.
Für die Berechnung der Hornhautbrechweite f'C gilt:![]()
(rC objektseitiger zentraler Hornhautradius, n'=1,336).
Die Vorderkammerdicke dVK ergibt sich aus der präoperativ gemessenen Vorderkammertiefe und den konstruktiven Merkmalen der i. L.
Unter den realen Bedingungen bei Fehlsichtigkeit ergibt sich![]()
(2)![]()
(3)
(l Ergebnis der Ultraschallmessung).
Gleichungen (2) und (3) in (1) eingesetzt liefert für die vollkorrigierte Linse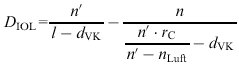
(4)
Entwicklungstendenzen:
I. L. als vergrößernde Sehhilfe: Ein positives Brillenglas wirkt als Objektiv und eine stark negative i. L. als Okular eines Fernrohrsystems Galileischer Bauart.
Bifokale i. L. weisen konzentrische Fernteil- und Nahteilzonen auf und können somit bedingt die Funktion von Zweistärken-Brillengläsern übernehmen.
Diffraktive i. L. können einen bifokalen Effekt durch konzentrische Beugungszonen erzielen.
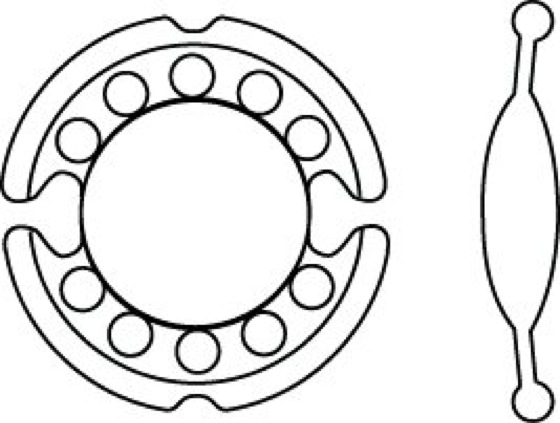
Pseudoakkommodative i. L. sind faltbare, weiche Ringwulstlinsen (Abb. 7), die auf eine nach der Kataraktoperation noch mögliche Kontraktion des Ziliarmuskels reagieren. Infolge der Kontraktion knickt die weiche Haptik (Haltezone) der Linse ein, die Linse schiebt sich nach vorn. Es kommt ein Zoom-Effekt zum Tragen.
Injizierbare akkommodative i. L. sind künstliche Füllungen der noch intakten Kapsel der Augenlinse. Nach Absaugen des getrübten Linsenkerns erfolgt die Injektion von Silicon oder anderer flüssiger oder weicher Biomaterialien in die Augenlinsenkapsel. Die Akkommodationsfähigkeit bleibt erhalten.
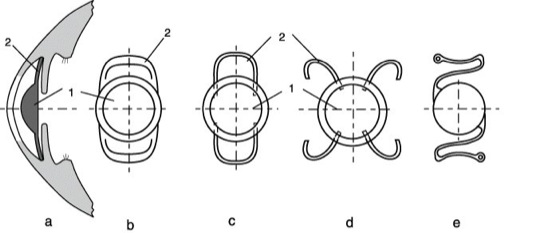
Intraokulare Linse 1: Vorderkammerlinse zur Korrektion der Aphakie. a) Fixierung im Vorderkammerwinkel, b) PMMA-Linse, Optik und Haptik aus einem Stück, c) Schlaufenlinse, Optik aus PMMA, Halteschlaufen aus Polypropylen (PP), d) Krebsscherenlinse, Optik aus PMMA, Halteapparat aus PP, e) moderne Monoblock-PMMA-Vorderkammerlinse mit Vierpunktfixierung. 1 optische Zone, Optik, 2 Halteapparat, Haptik.
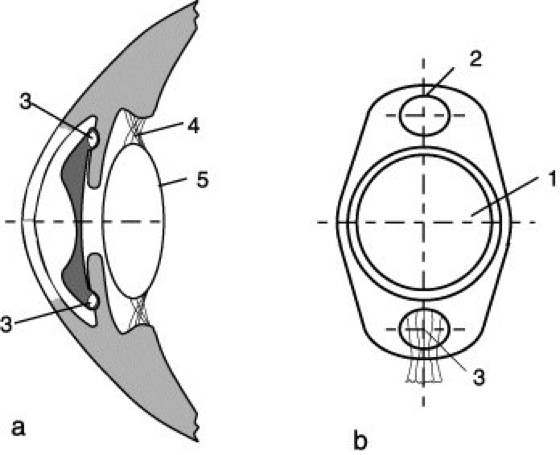
Intraokulare Linse 2: Vorderkammerlinse zur Korrektion der Myopie (Fechner-Linse). a) Fixierung an der Iris, b) Irisklauenlinse aus PMMA. 1 Optik, 2 Klauenschlitz in der Haptik, 3 durch den Klauenschlitz gezogenes Irisgewebe, das die Linse fixiert, 4 Aufhängebändchen, Zonula, 5 Augenlinse.
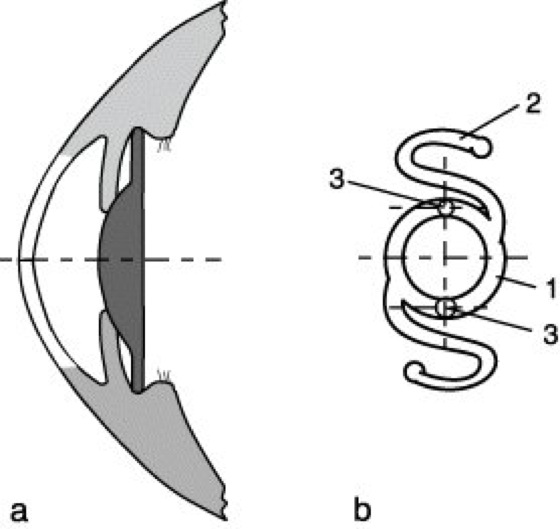
Intraokulare Linse 4: Hinterkammerlinse. a) Fixierung im Hinterkammerwinkel (Sulcus), b) Bügellinse. 1 Optik aus PMMA, 2 Haltebügel aus PMMA oder Silicon, 3 Bohrungen für Spezialpinzette zum Durchführen durch die Pupillenöffnung bei der Implantation.
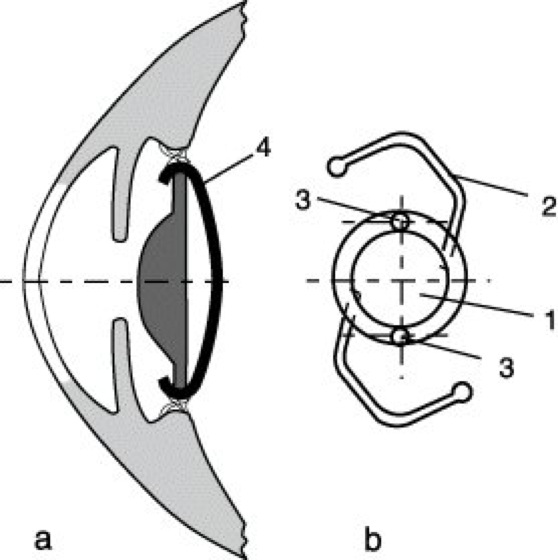
Intraokulare Linse 5: Hinterkammerlinse. a) Fixierung im Kapselsack, b) Bügellinse. 1 Optik aus PMMA, 2 Haltebügel aus PP, 3 Bohrungen für Spezialpinzette, 4 Hinterkapsel der Augenlinse.
Wenn Sie inhaltliche Anmerkungen zu diesem Artikel haben, können Sie die Redaktion per E-Mail informieren. Wir lesen Ihre Zuschrift, bitten jedoch um Verständnis, dass wir nicht jede beantworten können.